- A+
大咖直播系列第三期,我们非常荣幸邀请到上海交通大学附属胸科医院肿瘤科主任陆舜教授,为大家详细解答肺癌靶向治疗的关键问题。文中会提到多个陆主任正在牵头开展的临床试验,感兴趣的患者欢迎联系。特别感谢参与文字整理的两位志愿者Teresa和蓓蓓;完整视频可在人民好医生App上搜索回看。
免责声明:本文基于疾病教育目的,不能代替医院就诊。意见仅供大家参考,具体治疗方式请咨询自己的主治医生。
菠萝:请您介绍一下靶向治疗和传统化疗的本质区别是什么?它的优势是什么?
陆教授:靶向治疗一定有个靶,传统化疗主要是利用药物对癌细胞的毒性作用,靶向治疗是针对细胞稳定性的药物。举个例子,美国人在伊拉克战争当中使用过两种炸弹,一种是精确制导的导弹,打击伊拉克电视台,附近20米的平房都没有损坏;一种是集束炸弹,炸下去方圆两公里地下五米全部炸毁。化疗就是集束炸弹,靶向治疗就是精准制导的导弹。
所以化疗和靶向治疗的本质区别:靶向治疗一定是针对肿瘤基因或蛋白表达某些特异性的肿瘤进行攻击;化疗对体内DNA损伤系统进行攻击。
菠萝:患者在接触靶向治疗时发现,有些治疗需要基因检测,但有些并不需要,请您解释一下靶向药物的分类。
陆教授:2018年国家卫健委制定的新型药物合理用药,特别指出仅使用抗血管生成类的药物不需要基因检测。因为对于抗血管生成类药物,目前从原理上只知道它作用于血管,但是没有对应标志物。其他类型的靶向治疗,都需要相应靶标的检测。
菠萝:在肺癌方面,什么样的人适合用靶向药,而且需要做基因检测,哪些患者不太适合用靶向药?
陆教授:目前国内外的共识,小细胞肺癌没有靶向治疗,不需要检测的。
对于鳞癌,国际指南不推荐做基因检测,因为它有药物可用的突变类型比较少。但是在东亚人群当中,无吸烟史的鳞癌患者存在一定比例的EGFR基因突变,建议做基因检测,有吸烟史的鳞癌患者也有4-5%的比例存在EGFR突变。
对于腺癌,所有国家和地区都强烈推荐做基因检测。因此我们主张中国的非小细胞肺癌患者尽可能接受基因检测。
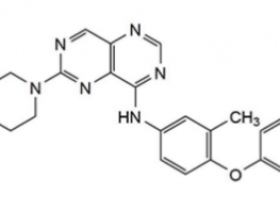
菠萝:EGFR突变目前有1、2、3代药物,每一代可选择的药物比较多,对患者来说,怎么来选择药物,是按照顺序用么?
陆教授:针对EGFR突变的靶向药物,1、2代药物主要针对敏感突变,二代TKI对含有罕见突变的患者会有效,三代TKI除了对敏感突以外,对使用一代二代药物失败的790阳性突变患者也有效。
目前有研究证明,先用3代或2代药物,比先用一代药物的总生存时间要长。从科学性来讲主张先用三代药物。但是还要考虑药物可及性和费用问题,另外目前国家医保只批准了三代药物的二线使用,也就是在尝试一二代药物失败以后使用。所以目前临床在推荐使用时,会兼顾科学性、药物可及性以及患者的支付能力。
菠萝:有些突变患者使用靶向药效果很好,但可能听说免疫治疗效果也很好,这样的患者可以考虑免疫治疗或者说靶向治疗联合免疫治疗?
陆教授:目前我们知道的是,突变患者首先选择免疫治疗并不能获益。如果是先用靶向治疗,失败以后采用免疫治疗的方案,已经有小样本研究显示至少有一部分病人是获益的。
目前这方面有两个正在进行的大型随机对照国际研究Checkmate-722和KEYNOTE-789,我是KEYNOTE-789的国内研究负责人。这个研究是针对一代二代TKI失败,没有T7900阳性的病人,或者用过三代药物失败之后,随机来比较化疗和化疗+K药的疗效。
我还承担了一个国内创新药信迪利单抗的注册研究,比较化疗、化疗+PD-1、化疗+PD-1+抗血管生成药物的疗效,这个研究正在进行中,欢迎有需求的患者参与,两年能最终给出结论。
菠萝:所以如果有敏感突变的话,推荐大家先用靶向治疗;如果出现耐药,未来有可能从免疫治疗后线获益。
陆教授:是的,是有一部分人肯定能获益,目前我们首先要找到这部分人。
菠萝:目前国内企业也在做靶向药物的研发,您如何来评价国产和进口靶向药物?
陆教授:中国的靶向药物研究主要是小分子药物。和国外同类药物相比,疗效没有明显区别;还有一些比较研究正在顺利进行中。目前还有所谓“四代药物”,比如针对三代药物耐药的研究,针对比较难治的EGFR二次插入突变的药物研发也在进行。EGFR突变在中国患者中非常常见,所以国内在这方面的小分子药物研究,相信很快可以与国际跨国公司同台竞争。
菠萝:患者由于不同的原因可能会选择换药,不管是国产换进口,还是进口换国产,您一般怎么来看这问题?
陆教授:换药要有明确合理的理由。比如在使用一代药物时,一部分患者使用吉非替尼会导致肝功能损伤,而埃克替尼肝功能损坏的毒性比较低,确实存在患者换药;而吉非替尼的皮疹副作用相较更为轻微。因此,在疗效相当时,同类药物替换的理由是基于毒性和是否耐受,无需对有效且能耐受的治疗药物进行替换。
菠萝:如果说疫情期间买不到药,可以临时换同类药治疗一段时间吗?
陆教授:这个没有太大问题。只要是国家药监局批准的同类药就可以。粉剂(原料药)是不安全的,不建议使用。
菠萝:如果使用靶向药时副作用有点严重,可以减量么?
陆教授:如果一个药物有不同的剂量或者剂型设置,就可以调整。但有些药物只有单一剂型,单一药物要减量是比较困难的。比如特罗凯有100mg和150mg两种剂型,那么150毫克不能耐受就换100毫克。而吉非替尼只有250毫克,这类药物调整就比较困难。
菠萝:有人说副作用越强说明疗效越好,所以有患者看到自己起了皮疹以后还挺高兴的。这种说法靠谱吗?
陆教授:早年对于这种说法有一些小样本的证据,后来发现这些证据科学性不足。临床上是不主张用毒性预测疗效的。确实有患者用了抗血管生成的药物会导致高血压,可能预示疗效好,但这不是一个很好的判断标准。
菠萝:临床上也会看到副作用比较轻,但效果依然非常不错的案例对吧?
陆教授:很多EGFR突变患者治疗时几乎没有毒性反应,有人说自己没有起皮疹,肯定是没效,其实不需要这样担心的。
菠萝:除了EGFR和ALK,还有哪些靶点的肺癌靶向药值得大家了解和期待的?
陆教授:近五年来,这方面有很大进步的。研究证明,中国患者有75-80%的腺癌病人,可以找到相应的靶点,接受相应商业性药物的靶向治疗。另外20%的基因突变称为罕见突变。
中国已批准针对ROS-1突变的药物,在腺癌患者中的比例占1-2%。
c-MET14突变的药物,在日本已经批准了,在中国也递交了注册申请。NTRK、RET的两个突变、NRG1等等,都有临床试验或者科学研究,支持一些药物的应用,我担任中国主要研究者的针对RET融合的LOXO292和针对NTRK和ROS1融合的恩曲替尼的中国注册研究正在入组中,欢迎有需求的患者参与这个研究。但其他的靶点需要更多确证性临床试验来证明。
总的来说,肺癌除了EGFR和ALK常见位点外,还有一大批位点在发现当中。对EGFR来说,原来有些位点没有药物的,现在也在开发当中,比如Exon20插入突变。
还有一个多年来找不到药的KRAS突变,其G12C位点上看到一些药物在早期临床试验,显示了非常令人鼓舞的结果,很快会在中国做相应的注册研究。
对于肺腺癌来说,未来希望在80-85%病人都可以找到相应的驱动基因,进行靶向治疗。
菠萝:使用靶向药物会出现耐药现象,对病人来说心态上该如何调整?
陆教授:这是一个“道高一尺魔高一丈”的问题,化疗和免疫治疗都会有耐药现象,只是因为靶向治疗短期效果特别好,一旦产生耐药,患者从心理上不太容易接受。
我很欣赏一句话:If you want to beat cancer, you must think like cancer。我的理解是:癌症是你自己身上的一部分,你要消灭它以达到长生不老,而它也要长生不老的。这在哲学上面是一种悖论。
虽然对抗肿瘤最终会产生耐药,但如果一个药管10个月,10个药就管100个月,我们的目标是把晚期肿瘤慢性化。当通过服药使患者达到几十年生存期的时候,癌症就会像高血压、糖尿病成为慢性病。高血压和糖尿病也没有根治,患者并不惧怕,主要就是因为致命情况少。我们通过不断药物研发,把生存时间不断延长,患者就不会恐惧耐药了,因为耐药就可以换药。国家2030健康目标中提到的五年生存率是可以期待的。
菠萝:目前临床上有延缓耐药的方法吗?
陆教授:根据肿瘤不同的基因特征,我们使用不同的方法。一个是通过联合治疗方案,化疗+靶向药,或者化疗+靶向药+抗肿瘤血管的联合治疗。另外是通过无创手段特别是血液检测,如果发现基因改变,可以通过干预和替换治疗,及早切换治疗方案。总之,就是通过不断的动态监测和联合治疗的方法,延缓耐药产生,延长总生存时间。
菠萝:您最近做了一个研究,用液体活检的办法来监控患者的治疗效果。在影像上还没有发现问题的时候,就提前考虑换药或者考虑新的治疗方案。您能否介绍一下这方面的研究对患者的意义。
陆教授:ctDNA的检测是无创的,而组织的活检有一定的难度和创伤性。血液的检测就是提供这种无创的动态的观察:比如在EGFR靶向耐药以后,测出来有MET扩增,就加上MET的抑制剂,继续用这个药,有四分之一的人能够得到很好的缓解,无进展生存显著的延长。因此,通过液态的活检可以了解在靶向治疗过程中患者基因发生了哪些改变,有可能针对这种改变,进行换药或者加药的治疗,望提高延长患者的生存和改善他的生活质量。
菠萝:为什么有人耐药时间特别长,有人耐药时间特别短?
陆教授:主要还是基因层面的原因。已经证明,如果是单一驱动基因突变的患者,针对这个靶点的靶向治疗效果会很好。但很多患者伴随着其它基因的改变,特别是伴随TP53突变;有共存突变的患者,总的来说治疗效果差。
从克隆进化学讲如果患者基因突变是主克隆改变的话,治疗效果会更好。如果是亚克隆,治疗的效果就会差一点。未来动态的观察肿瘤的进化,将是对了解肿瘤生物学和提出治疗的一个很重要的理论基础。
菠萝:有人在治疗的过程中,会考虑吃点保健品。在中国,中药是一个常见的方案。作为临床医生,您一般是怎么建议您的患者,尤其是在吃靶向药物的过程中。
陆教授:我的逻辑是,中西医结合需要很好的协同配合,患者要和医生讲清楚曾经或正在接受哪些治疗。中医分成所谓的攻和守,一种是攻毒为主,一种是扶正。我和我的中医搭档结合,当西医攻的时候,他就扶正;当西医不攻的时候,中医的攻毒也可以做,总体不能增加患者的毒性。我们也在做很多的研究,看到中西医的结合给病人带来很好的获益。建议在中医的医院里面接受很好的治疗,有些患者相信民间的偏方,我不排除这种偏方的有效性,只是说需要更多的临床来验证,特别是要验证它的科学性。
菠萝:现在是否有证据靶向加化疗比单独用靶向更好?
陆教授:日本的NEJ009研究证明,吉非替尼联合化疗的治疗方案对吉非替尼的头对头的比较当中,联合治疗带来了总生存的延长,这种联合效果也已经被印度的研究证明。但它带来的问题是:患者需要每三周到医院接受一次化疗,这对患者可能不太方便,这是有利有弊的,从有利的来讲总生存是延长了。
菠萝:患者问,非小细胞肺癌,靶向药吃了半个月,吃多久才能看到效果?什么时候应该去复查?
陆教授:靶向药物起效比较快,我的病人一个月就要做胸部CT来检测效果,90%的病人在一个月就可以起效。
菠萝:这种检查一定要回到原来的医院,还是在当地医院就可以?
陆教授:第一次复查,最好是在经治医院,在同一个CT条件下进行比较更为可靠。如果在大医院已经接受了第一次治疗,最好复查时让医生看一下效果,确定效果后带着这个方案回家,之后可以在当地医院检查。
菠萝:有人说他已经用过三代了,奥希替尼已经用过了,如果耐药能回到一代和二代吗?
陆教授:先用三代药物耐药,再回过来用一代二代药物,是万分之几的概率。三代药物用了以后存在单纯的797S突变,这个时候回过来用吉非替尼是中度敏感,理论上是有效的,但一般不建议病人这样用,效果不太好。
菠萝:有没有一代加三代或者二代加三代,这种混合使用的方法?
陆教授:交替使用的临床试验正在进行中。如果放一起吃毒性会大,特别是对肝脏不利。为了克服耐药,美国设计了一个研究:吃两个月的一代,再吃两个月的三代,因为耐药机制不同,希望通过这种方法延长无进展生存期。但研究尚在进行中,目前不建议这样使用。
菠萝:EGFR的敏感突变一般是19号和21号,也有18号和20号,这方面最近有什么进展?
陆教授:18号对现有TKI还是比较敏感的。20插入突变最近一两年有些进展,中国一些研发公司也在做。就目前来说20插入突变尚没有成为一个标准治疗,但我相信一些药物已经看到了曙光,目前都在做临床试验。
菠萝:有人说一代靶向药用的挺好的,那三代是要早点换过去,还是说一定要用到进展以后再说?
陆教授:如果一个药物有效,是不建议去换药。但可以通过动态的基因检测观察,当出现了耐药时可以考虑换药。有效不换药是肿瘤内科的一个基本原则。
菠萝:ALK二代靶向药有不同的选择,有人正在用某个二代药物时,医生说可以换另一个二代药。这和EGFR不一样,区别在哪?
陆教授:这是个很学术的问题。EGFR可以称为“愚蠢的癌”,ALK叫“聪明的癌”。EGFR突变常见的是T790,大概占EGFR耐药突变的50%-60%,所以一代失败以后换用一代还是这个位点耐药,基本没效。但是ALK不一样,ALK的突变类型很混杂。就有某个二代耐药了,用另外一个二代有效的情况,而且这个概率不低,所以在ALK通路有可能交替使用同类药物。三代ALK已经在香港上市叫劳拉替尼,如果劳拉替尼在中国上市的话选择会比较容易,因为劳拉替尼基本涵盖了一代和二代所有耐药的位点,所以未来二代失败再用另外一个二代的可能会比较少,但现实这种运用有它的合理性。
菠萝:下一个问题可能是大家比较关注,奥希替尼用完了以后怎么办?
陆教授:标准的治疗是化疗。但是奥希替尼失败以后,如果是MET的扩增,加上一个MET抑制剂比如沃利替尼,这也是有临床试验的。当然还可以考虑免疫治疗。标准治疗仍然是化疗,但是奥希替尼+的战略目前仍然在探索,临床试验也在做。三代药物在一线失败以后,会鼓励患者加入现在的临床试验。
菠萝:国产临床试验的三代药物也获批上市,在您看来它的疗效是否可以说和进口的相当,大家可以根据自己的情况来选择?
陆教授:现在批准的适应症是T790阳性,也就是在一代TKI耐药以后,这类病人在中国比较多。这次获批是基于一个单臂的临床二期,疗效令人鼓舞,缓解率能达到68.8%,PFS无进展生存超过了12个月。由于没有做跟三代奥希替尼的头对头的比较,只能从数值上讲,其效果是不劣于奥希替尼的,甚至在数值上可能还更好一点,但不能由此得出结论说这两个药物是等效的。
菠萝:这个确实是科学上非常严谨,但至少给患者一个新的选择。
陆教授:对,从数值上它根本不输给奥希替尼。不管在缓解率还是在无进展生存率,它的数值上甚至高于奥希替尼报道的数据。但不是头对头实验,病人不一样,我们不能进行比较,只能说两个选择没有谁好谁坏。
菠萝:脑转移的患者用靶向药的效果,一定比无转移的患者更差一些吗?
陆教授:三代药物的透脑性已经很好,不管是奥希替尼还是阿美替尼,透脑性都很好。现在脑转移不是个主要问题,相对来说广泛骨转移的病人TKI的效果可能略微低一点,所以对这部分病人还要加上局部放疗。
菠萝:有没有你在临床上经常被问到的问题,在这里可以澄清一下?
陆教授:很多人讲临床试验是把病人当成小白鼠,我想借这个机会解释一下。我们的临床试验是建立在科学的、伦理的基础上面,有严格的审评程序。首先要得到国家药监局的批准,还要得到伦理委员会的批准;在科学性上得到很好的保障,有很好的临床前的数据,甚至有些三期的临床,还有临床一期、二期的数据。而且有数据表明,参加临床试验的病人最后的生存是优于不参加临床试验的病人。
肺癌不是一个容易治疗的病,所以我们要不断探索新的治疗手段,而这些手段必须通过严格设计的临床试验证明。只有通过临床试验证明的药物或者治疗手段才是真正有效的治疗手段。我们鼓励晚期肺癌的患者能够积极的参加临床试验,这不单是惠及于你,也希望将来惠及整个未来的肺癌的病人。抗击癌症是我们共同的目的,我们绝对不是把患者作为小白鼠对待。我们充分尊重患者的利益,患者的利益永远是我们最高的利益,这也是符合赫尔辛基宣言。
菠萝:谢谢陆教授。癌症治疗的话,对照组通常不是安慰剂而是标准治疗。
陆教授:只要有标准治疗,我们的对照组一定是标准治疗。只有标准治疗都不确定的时候,我们才使用所谓的安慰剂的对照,用安慰剂一定是进行充分考虑的。
菠萝:我记得有研究说,到对照组用标准治疗都比一般做化疗更好,对患者的跟踪、关注都会更多一些。
陆教授:是的,进入临床试验以后,它符合一套完整的随访、观察的指标,比一般临床实践的病人用同种的治疗效果也会好一些。
菠萝:很多的靶向药都用在晚期患者身上。有些早期患者提到:我的结节取出来测发现ALK突变,我要不要手术后再吃点靶向药?
陆教授:术后吃靶向药的临床试验曾经做过。三期的EGFR病人手术后吃TKI可以延长他的无进展生存,但对总生存时间的影响效果,我们在做进一步的随访数据,目前在全球来讲尚不成为标准治疗。对更早期的一、二期的,并没有看到靶向治疗给病人带来更好的获益,所以不推荐使用。但这是研究的方向,我们一定会把靶向治疗往前移。我们很快要加入一个国际多中心的临床,承担三期的EGFR突变的病人,在同步放化疗后吃奥希替尼,是不是能给病人带来生存获益的这样的一个注册的临床研究。我们已经逐步的把靶向治疗往前移了,移到辅助的、新辅助的、巩固的阶段的治疗的临床试验都在做。但这种早期的病人治疗效果比较好,需要更长时间的随访,需要更长的时间出结果。
菠萝:在中国,很多人都是外科医生先治疗,遇到肺癌先手术。您能否介绍一下综合治疗,特别是新辅助治疗的理念?
陆教授:新辅助治疗主要是对三期病人。对这部分病人来讲,实际上分为三块,一块是可切除,一块是不可切除,还有一块是潜在可切除。对可切除的,还是主张外科来切。如果是不可切的,现在用同步的放化疗。潜在可切除的,可能需要一些诱导治疗包括新辅助的化疗、新辅助的免疫治疗,把它变成可切除的。对认为切不干净但未来可以切,缩小以后可以切的病人进行免疫加化疗的新辅助治疗,希望把期别降下来,把原来边缘可切除、潜在可切除的变成真正的可切除。
感谢大家对本系列直播活动的关注,各位嘉宾的直播访谈文字稿陆续放送中: